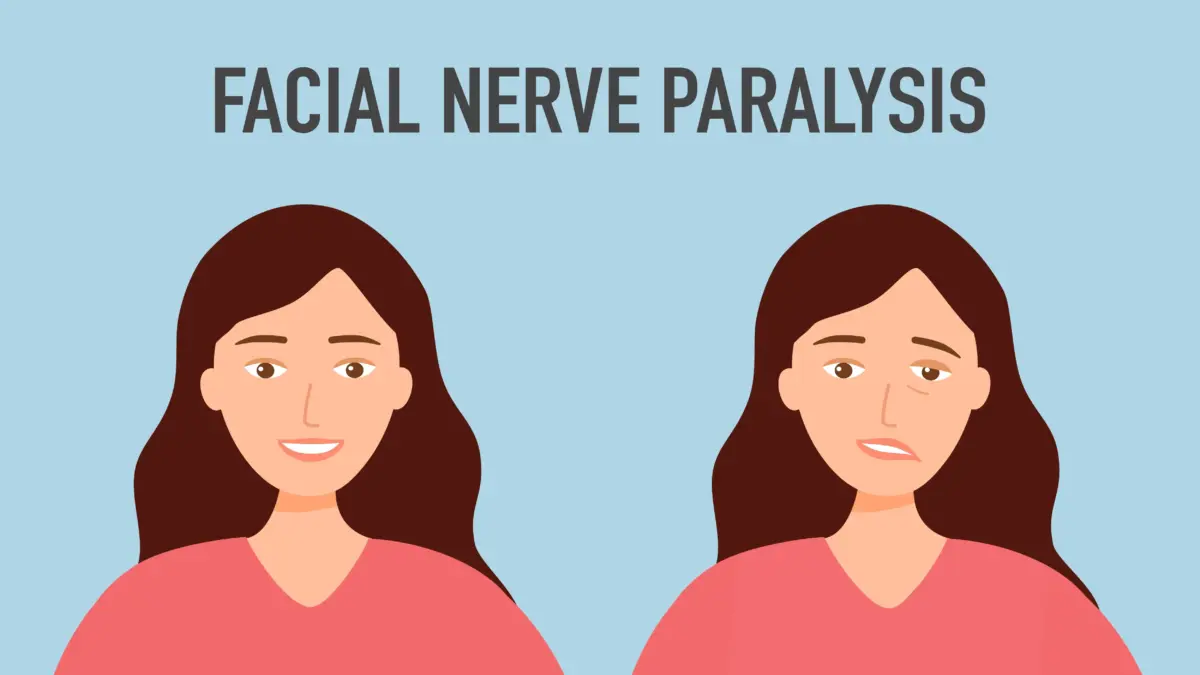
顔が動かしづらくなったり、口から水が漏れる…そんな顔面神経麻痺、実はストレスが原因になることも。何科にかかればいいの?と迷う方も多いですが、耳鼻科は顔面神経麻痺の診断・治療の専門科です。
- 顔の片側が動かないなどの症状が出たら早期受診を
- ストレスやウイルス感染も顔面神経麻痺の一因に
- 何科に行く?迷ったら耳鼻科が専門対応可能
顔面神経麻痺は早期診断と治療が回復のカギです。
この記事では具体的な症状や原因、治療方法について詳しくご説明します。
顔面神経麻痺の主な症状
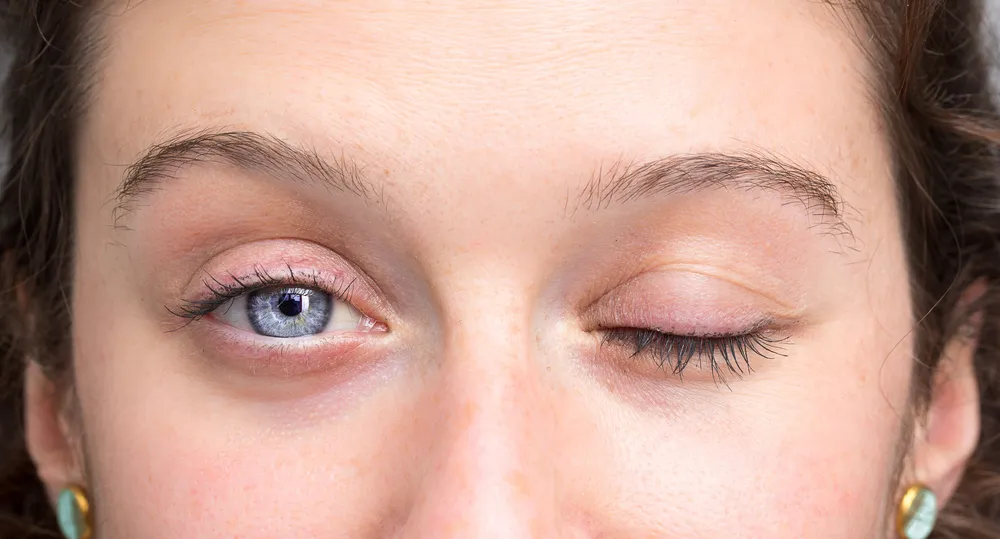
顔面神経麻痺は、突然顔の筋肉が動かしづらくなるのが特徴です。
具体的には以下のような症状が現れます。
- 顔の片側が動かない(表情が作れない)
- 目が閉じられない(兎眼)
- 口角が下がる、口から水が漏れる
- 額にシワが寄せられない
- 舌の前方3分の2の味覚異常
- 耳鳴りや聴覚過敏(音が響いて聞こえる)
顔面神経が司る機能は表情筋以外にも及び、聴覚や味覚、涙や唾液の分泌にも関係しています。そのため「顔の麻痺」に加え、感覚や分泌の異常も見られるのが特徴です。
顔面神経麻痺の原因・顔面神経麻痺になり易い方
顔面神経麻痺の主な原因は、単純ヘルペスウイルスや帯状疱疹ウイルスの再活性化です。
これらはストレスや免疫低下、疲労などをきっかけに再活性化し、顔面神経に炎症を引き起こします。
「ベル麻痺」は末梢性顔面神経麻痺の過半数を占め、比較的予後が良好です。
一方、「ラムゼー・ハント症候群」は耳痛や発疹、めまい・難聴を伴いやすく、後遺症が残るケースもあります。
なりやすい方の特徴としては、以下のような傾向があります。
- 風邪を引いた後や疲労がたまっている方
- 40代〜60代の働き盛りの年代
- 季節の変わり目や寒暖差がある時期
顔面神経麻痺の検査/診断方法
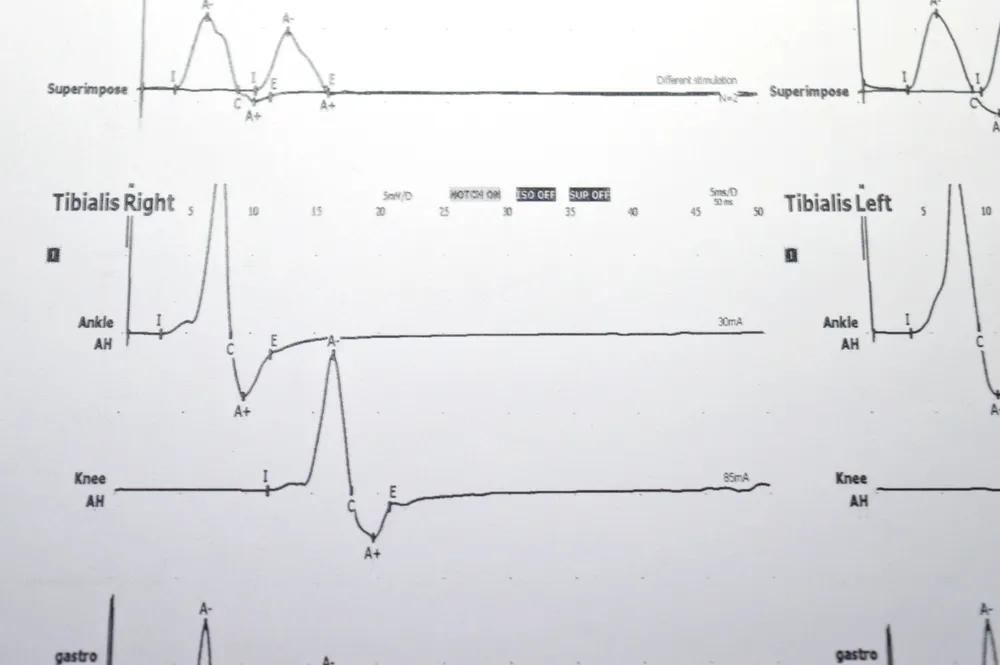
顔面神経麻痺は主に問診と視診で診断されます。前頭筋(額)にシワを寄せられるかで中枢性か末梢性かを判別し、耳下部の触診や耳内の観察も行います。
さらに、以下のような検査が必要に応じて行われます。
- ENoG(Electroneurography)検査:発症後10日目以降に行い、神経の損傷度を評価。
- 神経興奮性検査(NET):神経の興奮閾値を左右で比較。
- 柳原法(40点法):表情筋の動きを10項目で採点し、麻痺の重症度を数値化。
CTやMRIによる画像診断は、中枢性麻痺や腫瘍の除外診断に使用されます。
耳鼻科ではこれらの検査を組み合わせ、迅速かつ的確に診断を行います。
顔面神経麻痺の治療方法・回復期間の目安
治療は発症後72時間以内にステロイド薬を開始することが最も重要です。
重症例やハント症候群では、抗ウイルス薬との併用が推奨されます。
- 軽症(柳原スコア20点以上):自然治癒の可能性あり。薬物治療不要な場合も。
- 中等症(18〜12点):ステロイド内服治療を行い、回復まで1〜2ヶ月。
- 重症(10点以下):ステロイド点滴+抗ウイルス薬。3ヶ月以上かかることも。
また、ステロイドの鼓室内投与や顔面神経減荷術(神経の圧迫を解除する手術)も重症例では耳鼻科で対応されることがあります。
類似症状の疾患
顔面神経麻痺と似た症状のある疾患としては、
- 脳梗塞による中枢性顔面麻痺
- ギラン・バレー症候群
- 重症筋無力症
などがあり、正確な診断が重要です。
顔面神経麻痺にならないための予防・日頃のケア

- ワクチン(帯状疱疹ワクチン)接種の検討(50歳以上)
- 十分な睡眠と栄養、過労の回避
- 強いストレスを感じたら早めにリフレッシュ
- 風邪を引いた後は無理をしない
- 寒さや冷えから顔を守る(マスクやスカーフなど)
特に「ストレス」と「免疫力の低下」は発症のトリガーになるため、日々の生活習慣を見直すことが重要です。
さいごに
顔面神経麻痺は早期治療で予後が大きく改善します。
発症して「何科に行くべきか?」と迷う方が多いですが、顔面神経の解剖や疾患に精通した耳鼻咽喉科の受診が非常に有効です。
正しい診断と治療、リハビリを通じて、多くの方が元の生活に戻っていますので、顔の異変に気づいたら、早めの受診をお勧めします。